Содержание статьи
- Проявления мастоцитоза
- Причины
- Клинические проявления
- Лечение
- Меры профилактики
- Видео по теме
- Комментарии
Проявления мастоцитоза
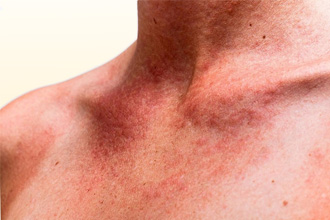 Больные обращаются к врачу с жалобами на распространенные высыпания розовато-синюшной окраски. Впоследствии остаются пятна буро-коричневого цвета.
Больные обращаются к врачу с жалобами на распространенные высыпания розовато-синюшной окраски. Впоследствии остаются пятна буро-коричневого цвета.
Классическая пигментная крапивница протекает по смешанному типу. Элементы располагаются на конечностях, шее, туловище. Типичные пятна сопровождаются небольшими папулами (в этом ее отличие от других форм, при которых формируется волдырь). Они безболезненны и склонны к увеличению после трения (симптом Унны). При этом скопившиеся мастоциты от физического воздействия повреждаются, выбрасывая медиатор воспаления брадикинин.
Причины
Пигментная крапивница (мастоцитоз) – это только кожные проявления системного аутоиммунного заболевания.
Причины появления мастоцитоза до конца не выяснены. Заболевание довольно редкое и встречается от 0,12 до 1 случая на 1000 человек. Диагноз выставляется чаще детям, чем взрослым. Нередко проявления возникают в периоде новорожденности, но со временем болезнь у детей регрессирует. Критическим считается двухгодовалый возраст. В это время мастоцитоз часто манифестирует, но к половой зрелости обычно проходит.
У взрослых течение заболевания более тяжелое, со склонностью к прогрессированию. Симптомы исчезают редко и не в полной мере.
В последнее время появились данные о том, что причиной мастоцитоза могут быть геномные изменения, сходные с онкологическими состояниями.
Клинические проявления
Клинические проявления обусловлены скоплением тучных клеток (мастоциты, лаброциты) в различных органах. Распределены они более-менее равномерно, но в зависимости от расположения скоплений выделяют следующие формы заболевания:
- Кожный мастоцитоз.
- Вялотекущий системный мастоцитоз (СМ).
- СМ, ассоциированный с другими заболеваниями крови.
- Агрессивный СМ.
- Лейкемический СМ.
- Саркома тучных клеток.
- Внекожная мастоцитома.
Наследственность практически не влияет на возникновение и прогрессирование заболевания.
Как выглядит типичная пигментная крапивница у детей и взрослых, видно на фото.
Клинические проявления разнообразны. Кожные высыпания, как было оговорено ранее – только верхушка айсберга. Больных будут беспокоить:
 Зуд, внезапные покраснения кожи лица и верхней части туловища (флашинг).
Зуд, внезапные покраснения кожи лица и верхней части туловища (флашинг).- Головные боли.
- Тошнота и рвота.
- Боли в животе.
- Проявления язвенной болезни желудка и ДПК.
- Астматические состояния.
- Обмороки.
Возникновение таких состояний пациенты обычно связывают с напряжением иммунитета (употребление алкоголя либо наркотиков, физическая нагрузка).
Стоит учесть, что следствием укуса насекомого у таких больных может стать смертельно опасное состояние – анафилаксия (резкое падение давления, остановка дыхания и сердечной деятельности).
Характерны выраженные аллергические реакции со стороны иммунной системы организма на различные триггеры. Это используется как диагностический симптом, так как уровень иммуноглобулина Е не повышен.
Поскольку в лаброцитах содержится и гепарин, то нередки нарушения свертываемости (носовые, желудочно-кишечные кровотечения, петехиальная сыпь на коже). Часто это и есть причина пятен при пигментной крапивнице.
Лечение
Подход к терапии должен быть комплексным. Он включает сочетание профилактических мероприятий с действиями, направленными на устранение симптомов.
Элиминация
Это ограничительные мероприятия, цель которых – избегание контакта с факторами, вызывающими дегрануляцию тучных клеток и обострение пигментной крапивницы. К таковым относятся, прежде всего, лекарства:
- Нестероидные противовоспалительные препараты («Аспирин», «Ацетилсалициловая кислота»).
- Симпатомиметики («Эфедрин»).
- Опиаты («Кодеин», «Морфин»).
- Полимиксина В сульфат.
- Препараты йода.
- Болеутоляющие и анестетики («Кеторолак», «Тиопентал», «Лидокаин»).
Опасны также следующие вещества:
- этанол;
- яды змей, насекомых, медуз;
- контрастные вещества для рентгенологических исследований.
Представляют угрозу также факторы окружающей среды: резкие колебания температуры, купание в горячей воде, механическое раздражение кожи. Контакт со всеми перечисленными потенциальными провокаторами следует прекратить. Описанные принципы элиминации актуальны и для ребёнка, и для взрослого пациента.
Диета
Коррекция рациона необходима для снижения количества аллергенов, поступающих в организм больного вместе с пищевыми продуктами. Особенно важно соблюдать рекомендации в период острой реакции. Следует убрать из меню:
- яркие фрукты и овощи (в том числе экзотические – цитрусы, бананы, кокосы);
- орехи, арахис;
- колбасы, консервы;
- острые приправы;
- грибы;
- яркие ягоды (клубника, земляника, черная смородина);
- чипсы, сухарики;
- ароматизированные сорта чая;
- кофе, шоколад;
- пиво;
- газированные напитки.
Следует учитывать, что у некоторых больных могут развиваться нетипичные реакции чувствительности – например, на кисломолочные продукты (кефир, йогурт). Поэтому важен, в первую очередь, индивидуальный подход.
Из-за чувствительности к этанолу пациентам с пигментной крапивницей противопоказан любой алкоголь.
Не следует употреблять спиртные напитки даже в небольшом количестве.
ПУВА-терапия
Этот метод представляет собой лечение заболеваний кожи с помощью специальных веществ (псораленов) и ультрафиолетовых лучей, которые направляют после приема препарата на затронутые патологическим процессом участки тела. Ожидаемый положительный результат – уменьшение зуда и исчезновение высыпаний, что приводит к стабилизации состояния пациента. Обычно курс состоит не менее чем из нескольких процедур.
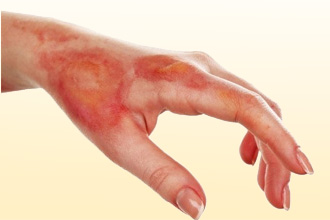 У ПУВА-терапии есть побочные эффекты:
У ПУВА-терапии есть побочные эффекты:
- Ожог кожи.
- Появление пигментации – потемнения облученных участков.
- Катаракта.
- Жалобы на шелушение и сухость кожных покровов.
Из-за приема препарата из группы псораленов может беспокоить тошнота, рвота, тяжесть в животе. Использование ПУВА-терапии повышает риск рака кожи, поэтому без необходимости ее не назначают, а частоту процедур строго ограничивают.
Медикаментозное лечение
Проводится с помощью таких групп препаратов как:
- антигистаминные («Цетрин», «Лорано», «Телфаст»);
- стабилизаторы мембран тучных клеток («Кетотифен», «Задитен»);
- глюкокортикостероиды («Преднизолон», «Дексаметазон»);
- цитостатики («Циклоспорин А»);
- иммуностимуляторы («Интерферон альфа»).
Базовыми препаратами являются антигистаминные средства. Исследования показали, что пигментная крапивница у взрослых лучше поддается лечению, если использовать лекарства второго и третьего поколения – «Цетиризин», «Дезлоратадин», «Фексофенадин». Это позволяет рассчитывать на стойкий положительный эффект терапии и, кроме того, дает возможность избежать седативного (провоцирующего сонливость и снижение концентрации внимания) действия. Также хорошие результаты показывают стабилизаторы мембран тучных клеток.
Глюкокортикостероиды, цитостатики и иммуностимуляторы используются в тяжелых случаях, когда улучшения состояния только применением антигистаминных лекарств добиться не удается. Эти препараты обладают мощным действием, но их прием сопряжен с высоким риском побочных эффектов и требует постоянного наблюдения врача.
Лечение ребенка проводится согласно тем же принципам, что и терапия у взрослых пациентов. Вид и дозировка лекарственных средств определяется возрастом больного и тяжестью течения пигментной крапивницы.
Меры профилактики
Развитие заболевания предотвратить не удается. Но зная, что такое пигментная крапивница, можно принимать определенные меры, чтобы не спровоцировать прогрессирование патологического процесса:
- Во избежание анафилаксии нужно иметь при себе 1-2 шприца с типовым раствором адреналина и памятку, на которой указано их применение (вдруг вам потребуется помощь постороннего человека).
- Необходимо соблюдать гипоаллергенную диету.
- Следует осторожно относиться к лекарственным средствам, индуцирующим аллергию (антибиотики, нестероидные противовоспалительные, растворы для внутривенного вливания, некоторые местные анестетики без адреналина).
- Нужно обращать внимание на косметику. Метилпарабен, входящий в состав многих декоративных и уходовых продуктов, очень хорошо способствует дегрануляции (выбросу содержимого гранул) тучных клеток. Его также можно встретить в моющих средствах.
Источники: medscape.com, mdlinx.com, health.harvard.edu.
Читайте далее
Отличительные черты тепловой крапивницы.
Как выглядит и лечиться дермографическая крапивница.
Опасные симптомы, механизм развития и причины возникновения.
Все о лечении и профилактики холодовой крапивницы.